
Un poco de historia
Para hablar de los hijos, probablemente necesitamos hablar del maravilloso milagro de la vida, recordar ese proceso y obtener los datos que nos darán certeza sobre el futuro de cada uno de los hijos a través del tiempo.
Control prenatal
El objetivo del interrogatorio o anamnesis es recabar información histórica y actual, de situaciones normales y enfermedades tanto personales como familiares. Permite conocer el motivo de consulta, y la aparición de síntomas y enfermedades.
Anamnesis general
• Identificación de la pareja o antecedentes personales: nombre, edad, domicilio, trabajo, nivel educacional, etnia de pertenencia, estado civil, etc.
• Interrogatorio personal o antecedentes de enfermedades, antecedentes quirúrgicos, medicamentos, hábitos, alergias
• Interrogatorio familiar o antecedentes de enfermedades de carácter hereditario: cáncer de mama, ovario, colon, etc.
Antecedentes ginecológicos
• Menarquia o primera menstruación
• Ciclos menstruales: características (periodicidad, cantidad, dolor)
• Método anticonceptivo (MAC)
• Actividad sexual (AS)
• Antecedente de infecciones del aparato genital
Las consultas de seguimiento:
• A intervalos de 4 semanas hasta 28 semanas
• intervalos de 2 semanas desde las 28 hasta las 36 semanas
• A partir de entonces semanalmente hasta el parto
Las visitas prenatales se pueden programar con mayor frecuencia si el riesgo de complicaciones del embarazo es alto o con menor frecuencia si el riesgo es muy bajo.
Interrogatorio o anamnesis respecto del embarazo actual
El objetivo del interrogatorio es recabar información de elementos normales y mórbidos tanto personales como familiares. Permite conocer el motivo de consulta, y la aparición de síntomas, normales y patológicos.
• Fecha de última menstruación (FUM): primer día de la última menstruación.
• Cálculo de edad gestacional (EG)
• Fecha probable de parto (FPP)
• Síntomas del embarazo “normales”: náuseas, vómitos, cansancio, sueño, sensación de mareo, distensión abdominal, dolor pélvico, congestión mamaria, antojos, agruras.
• Síntomas patológicos: sangrado genital, dolor pélvico intenso, flujo genital que produce mal olor o comezón o ardor vaginal.
• Inicio de control y exámenes prenatales: averiguar si ya inició control y si trae exámenes de rutina.
• Evaluación del bienestar fetal: interrogar de la percepción de movimientos fetales. Los movimientos fetales son percibidos por la madre desde las 20 semanas en adelante, y su presencia son un buen signo del bienestar fetal. Esta es una evaluación subjetiva, y así́ debe quedar registrada en la ficha clínica.
Examen físico en el primer control prenatal
Examen físico general:
• Debe efectuar un examen físico completo.
• Especial énfasis en la toma de presión arterial (PA) y peso.
Abrir pestañas para leer
Embarazo
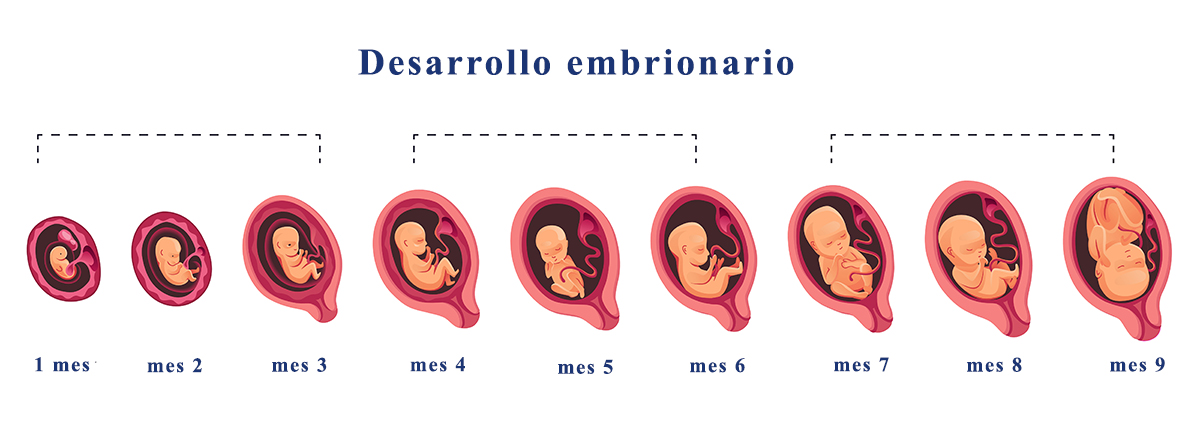
Se denomina embarazo, gestación o gravidez al período que transcurre desde la implantación en el útero del óvulo fecundado al momento del parto.
El embarazo normal es el estado fisiológico de la mujer que se inicia con la fecundación y termina con el parto y el nacimiento del neonato a término. El embarazo humano dura unas 40 semanas desde el primer día de la última menstruación o 38 desde la fecundación (aproximadamente unos 9 meses)
El embarazo normal es aquel que transcurre sin que factores desfavorables (biológicos, psicológicos, socio-demográficos) y/o enfermedades maternas previas o adquiridas en el transcurso del embarazo, interfieran en su evolución normal.
El embarazo se clasifica en los siguientes grados de riesgo: bajo, medio, alto o muy alto. La valoración del riesgo se actualiza en cada visita. Por ejemplo, un embarazo de bajo riesgo puede convertirse en uno de alto riesgo si aparece una diabetes durante la gestación.
Un embarazo de alto riesgo es aquel que tiene más posibilidades de desarrollar complicaciones durante la gestación. En estos casos, la mujer debe someterse a un control más completo, para evitar posibles riesgos.
Se estima que un 10% de los embarazos son de alto riesgo, las causas pueden ser muy variables y pueden ocurrir antes, durante o después del embarazo.
Si el embarazo tiene un riesgo alto o muy alto, el profesional será un médico (obstetra-ginecólogo) y todos los especialistas que se consideren necesarios.
Los primeros signos y síntomas del embarazo surgen generalmente tres semanas después de la fecundación, pero en algunos casos el embarazo ya muestra señales el sexto día después de la concepción. Por lo tanto, a pesar de no ser habitual, es perfectamente posible que la mujer ya presente síntomas durante los primeros días del embarazo.
Entre la semana 12 y 13 de embarazo se hace el primer ultrasonido en el que es posible detectar de forma precoz algunas alteraciones de forma. Utilizando las medidas del embrión se pone fecha al embarazo y se puede concretar la fecha probable de parto. En cada ultrasonido se da un informe y la imagen, si se desea.

Un nuevo ultrasonido se realiza alrededor de la semana 34 de gestación y resulta útil para valorar el crecimiento del feto, la cantidad de líquido y la posición del bebé.
Menos movimientos fetales. A partir de la semana 24 de embarazo, se deberían notar los movimientos de su bebé a diario. En este sentido se debe consultar si:
• No se nota movimiento a las 24 semanas.
• Se nota un cambio en el patrón habitual de los movimientos.
• Se tienen dudas. Se aconseja estirarse del lado izquierdo, después de una comida principal y contar como mínimo 10 movimientos durante dos horas.

Menos movimientos fetales. A partir de la semana 24 de embarazo, se deberían notar los movimientos de su bebé a diario. En este sentido se debe consultar si: • No se nota movimiento a las 24 semanas. • Se nota un cambio en el patrón habitual de los movimientos. • Se tienen dudas. Se aconseja estirarse del lado izquierdo, después de una comida principal y contar como mínimo 10 movimientos durante dos horas.
Parto
El parto normal es el proceso fisiológico único con el que la mujer finaliza su embarazo a término, en el que están implicados factores psicológicos y socioculturales. Su inicio es espontáneo, se desarrolla y termina sin complicaciones, culmina con el nacimiento y no implica más intervención que el apoyo integral y respetuoso del mismo.
Tipos de Parto
• Vaginal. El parto vaginal es el más frecuente y fisiológico. El parto vaginal también puede ser instrumental, que es aquel que se lleva a cabo con la utilización de fórceps.
• Cesárea. Incisión o corte en el abdomen y en el útero para extraer al bebé. Pueden ser programadas para una fecha concreta por motivos de salud de la madre o del feto o ser necesaria durante el transcurso del parto.
Parto normal
El parto normal es aquel que se desencadena de manera espontánea entre las 37 y 42 semanas de gestación, empieza con un aumento del número de contracciones y de su intensidad, o bien, puede ser por una rotura de la bolsa de las aguas, sin tener contracciones.
Se debe acudir a urgencias si:
• Las contracciones son regulares. 1 cada 5 minutos durante 2 horas en el primer parto o 1 cada 5 minutos durante 1 hora en los partos siguientes.
• Rotura de la bolsa de aguas. Si las aguas son claras puede ir a urgencias tranquilamente. En el caso de que el color de las aguas sea de color verde o marrón se debe acudir rápidamente a urgencias.
Un ginecólogo realizan la valoración inicial en urgencias y se decide si se ingresa o si se puede volver al domicilio. Puede darse el caso que se tengan contracciones, pero que aún no se cumplan los criterios de ingreso.
Inducción del Parto
La inducción del parto se trata de un procedimiento dirigido a desencadenar el parto de forma artificial por medios mecánicos, médicos o ambos en un intento de que el parto tenga lugar por vía vaginal. Las indicaciones de la inducción del parto pueden ser por causa materna o por causa fetal.
La maduración cervical forma parte de la inducción del parto. Es un procedimiento que se emplea para mejorar las condiciones del cuello uterino. El objetivo es mejorar los resultados de la inducción, lo que se traduce en la disminución del tiempo del parto y del número de cesáreas.
Entre los métodos utilizados para provocar la maduración del cuello del útero están los medios mecánicos y los farmacológicos.

Posparto
El posparto es el periodo que se inicia después del nacimiento del recién nacido. Dura alrededor de 40 días (cuarentena). En este periodo se inicia la lactancia materna y la recuperación del organismo a su situación previa al embarazo. Es un momento de grandes cambios físicos, psíquicos y sociales.
Durante el posparto se presentan pérdidas vaginales o loquios, los primeros días son de color rojo y es normal expulsar algún pequeño coágulo.
Posteriormente, hacia el 3 º o 4 º día, se vuelven de un color marrón rosado y hacia el 8 º o 10 º día, de un color blanquecino o amarillento. La cantidad de loquios disminuye a medida que pasan los días. Suelen durar entre 3 o 4 semanas, aunque son normales pequeñas pérdidas hasta el retorno de la menstruación.
El útero se contrae para volver a su tamaño normal. Estas pequeñas contracciones que pueden ser un poco molestas y cada mujer lo tolera de forma diferente, se conocen como los entuertos. Dar el pecho acelera el proceso para que disminuye el sangrado.
Cuidados maternos en el Posparto
Mantener unos hábitos saludables, una alimentación completa y variada y hacer ejercicio físico es fundamental para el posparto. Es suficiente con una ducha diaria con agua y jabón.
Los puntos de la episiotomía (corte en el periné) o del desgarro, no requiere ningún cuidado especial, pero la zona tiene que estar seca después de la ducha. No es necesario sacar los puntos, ya que se reabsorben en unos días. El baño en bañera, piscinas o en el mar, el uso de tampones, así como relaciones sexuales con penetración, están contraindicadas hasta el final de la cuarentena (tiempo estimado en que el aparato genital vuelve a su estado normal) para evitar infecciones. El ovario vuelve a funcionar, pero el momento en que se produce la ovulación y el organismo vuelva a ser fértil es incierto, por lo que existe la posibilidad de un nuevo embarazo en estos días.
Los puntos en las cesáreas suelen realizarse con grapas de sutura o con una sutura continua intradérmica.
Lactancia
La lactancia materna les proporciona a los bebés todos los nutrientes que necesitan para crecer y que su sistema inmunológico se desarrolle plenamente. La Organización Mundial de la Salud (OMS) y UNICEF recomiendan que la lecha materna sea el alimento exclusivo de los bebés recién nacidos hasta los 6 meses de edad, y que hasta los 2 años se alimenten con una combinación de esta con alimentos adecuados y nutritivos para su edad.
Lactancia materna exclusiva
La lactancia materna exclusiva (LME) es un tipo de alimentación que consiste en que el bebé solo reciba leche materna y ningún otro alimento sólido o líquido a excepción de soluciones rehidratantes, vitaminas, minerales o medicamentos indicados por el médico.
La Organización Mundial de la Salud (OMS) y UNICEF recomiendan que la lactancia materna se mantenga durante los primeros seis meses de vida y se sugiere que esta inicie en la primera hora de vida después del parto, que sea a libre demanda y se evite el uso de fórmulas infantiles.
Además de proporcionar a niños todos los nutrientes y la hidratación necesarios, la lactancia materna proporciona beneficios emocionales y psicológicos tanto al bebé como a la madre, y ayuda a las familias a evitar gastos adicionales en fórmulas, biberones y, al propiciar la mejor salud del bebé, reduce también los gastos en consultas médicas y medicamentos.
Peso y talla
Los bebés no pesan todos lo mismo al nacer, y esto es porque hay varios factores que influyen en el peso y la estatura del bebé que está por nacer. Vamos a ver estos factores:
La duración del embarazo:
Cuanto más tiempo está un bebé gestándose en el útero de su madre, más grande será. Un bebé nace a término cuando lo hace a partir de las 37 semanas de gestación, y se considera post término a partir de las 42. Entre la 37 y la 42 hay un mes de diferencia. Para un bebé no es lo mismo salir a las 37 que a las 42, así que pese a que nace a término en ambas, a los 42 seguro que es más grande que si naciera a las 37.
El tamaño de los padres:
No es una regla exacta, porque a veces se ven niños pequeñitos con padres grandes, pero sí hay una tendencia clara. Si la madre y el padre son más bien altos, los niños nacen grandes. Si los padres son bajitos, los niños suelen nacer pequeños.
La dieta de la madre durante el embarazo:
El embarazo es el peor momento de la vida de la mujer para ponerse a hacer una dieta de adelgazamiento o para privarse de nutrientes que tanto ella como el bebé necesitan. Lo es porque el riesgo de parto prematuro es mayor, el bebé puede tener un desarrollo cerebral inadecuado y puede nacer con bajo peso.
Posibles complicaciones en el embarazo:
Hay circunstancias en el embarazo que pueden modificar el tamaño del bebé. Si la madre ha tenido la presión arterial elevada durante el embarazo o ha padecido algunas enfermedades, el bebé podría ser más pequeño. Si en cambio la madre ha sufrido diabetes gestacional el bebé podría ser más grande.
El consumo de sustancias nocivas para el bebé:
El tabaco, el alcohol o las drogas durante el embarazo afectan al tamaño del bebé.
Lo normal es que un recién nacido niño mida entre 46 y 53,5 cm y pese entre 2,500 y 4,300 kg. Si es niña, lo normal es que mida entre 45,5 y 53 cm y pese entre 2,400 y 4,200 kg.
Prueba de Apgar
La puntuación de Apgar es una prueba para evaluar a recién nacidos en los primeros minutos de su nacimiento. Esta prueba evalúa la frecuencia cardíaca del bebé, su tono muscular y otros signos para determinar si necesita ayuda médica adicional o de emergencia.
Por lo general, la prueba de Apgar (también conocida como "test de Apgar") se le administra al bebé en dos ocasiones: la primera vez, un minuto después del nacimiento, y de nuevo, cinco minutos después del nacimiento. A veces, si el estado físico del bebé resulta preocupante, se puede evaluar al bebé por tercera vez. La palabra Apgar ser refiere a "Aspecto, Pulso, Irritabilidad (del inglés Grimace), Actividad y Respiración."
En la prueba, se utilizan estos cinco factores para evaluar la salud del bebé. Y cada factor o aspecto se evalúa en una escala que va del 0 al 2, siendo 2 la máxima puntuación posible:
Aspecto (color de la piel)
Pulso (frecuencia cardíaca)
Irritabilidad (respuesta refleja) (de Grimace en inglés)
Actividad (tono muscular)
Respiración (ritmo respiratorio y esfuerzo respiratorio)
Los médicos y el personal de enfermería suman las puntuaciones de estos cinco factores para calcular la puntuación de Apgar. La puntuación que puede obtener un bebé oscila entre 0 y 10. 10 es la máxima puntuación posible, pero la alcanzan muy pocos bebés. Esto se debe a que las manos y los pies de muchos bebés siguen azuladas hasta que entran en calor.
Un bebé que obtiene una puntuación de 7 o superior en la Prueba de Apgar se suele considerar que tiene un buen estado de salud. El hecho de obtener una puntuación inferior no significa que el bebé esté enfermo. Lo único que significa es que el bebé necesita algún tratamiento médico inmediato, como succionarle las vías respiratorias o administrarle oxígeno, para ayudarlo a respirar. Hay bebés perfectamente sanos que presentan puntuaciones más bajas de lo normal, sobre todo en los primeros minutos de vida.
Una puntuación algo más baja (sobre todo en el minuto 1) es habitual, sobre todo en bebés nacidos de embarazos de alto riesgo, por cesárea, después de un parto complicado o de forma prematura
Cinco minutos después de nacer, se vuelve a aplicar la Prueba de Apgar. Si la puntuación del bebé era baja en la primera evaluación y no mejora, o al personal médico le preocupa el estado del bebé por otros motivos, el personal médico y de enfermería seguirá aplicando al bebé el tratamiento médico necesario. Y controlarán atentamente al bebé.
Método o test Capurro
En neonatología, el test de Capurro (o método de Capurro) es un criterio utilizado para estimar la edad gestacional del recién nacido. El test considera el desarrollo de cinco parámetros fisiológicos y diversas puntuaciones que combinadas dáñela resultado.
Prematuro moderado: entre 32 y 34 semanas.
Prematuro moderado: entre 32 y 34 semanas
Prematuro leve: entre 35 y 36 semanas
Prematuro extremo: menos de 32 semanas
A término: entre 37 y 41 semanas
La edad gestacional es la forma de valorar la madurez y tamaño de un recién nacido. Esta determinación tiene el propósito de anticipar riesgos médicos, prevenir complicaciones y distinguir capacidades de cada niño de acuerdo a su desarrollo, como alimentarse o estipular necesidades de su cuidado.
El método está basado en cinco parámetros clínicos y dos parámetros neurológicos y presenta un margen de error de ± 8,4 días cuando es realizado por un explorador entrenado. Los signos que se han de evaluar son los siguientes:
Signos Somáticos de CAPURRO:
Formación del pezón.
Textura de la piel.
Forma del pabellón auricular.
Tamaño del nódulo mamario.
Surcos plantares.
A cada uno de los parámetros se les asigna una puntuación del siguiente modo:
Forma de la oreja (Pabellón)
Aplanada, sin incurvación (0 puntos)
Borde superior parcialmente incurvado (8 Puntos)
Borde superior totalmente incurvado (16 Puntos)
Pabellón totalmente incurvado (24 puntos)
Tamaño de la glándula mamaria
No palpable (0 Puntos)
Palpable menor de 5mm (5 Puntos)
Palpable entre 5 y 10mm (10 Puntos)
Palpable mayor de 10mm (15 Puntos)
Formación del pezón
Apenas visible sin areola (0 Puntos)
Diámetro menor de 7.5mm, areola lisa y chata (5 Puntos)
Diámetro mayor de 7.5mm, areola punteada, borde no levantado (10 Puntos)
Diámetro mayor de 7.5mm, areola punteada, borde levantado (15 Puntos)
Textura de la piel
Muy fina, gelatinosa (0 Puntos)
Fina, lisa (5 Puntos)
Más gruesa, discreta, descamación superficial (10 Puntos)
Gruesa, grietas superficiales, descamación de manos y pies (15 Puntos)
Gruesa, grietas profundas apergaminadas (20 Puntos)
Pliegues plantares
Sin pliegues (0 puntos)
Marcas mal definidas en la mitad anterior (5 Puntos)
Marcas bien definidas en la mitad anterior, surcos en mitad anterior (10 Puntos)
Surcos en mitad anterior (15 Puntos)
Surcos en más de la mitad anterior (20 Puntos)
Signos Neurológicos de CAPURRO:
Signo de la bufanda. (tono pasivo de los músculos flexores del hombro)
Caída de la cabeza.(tono pasivo de los músculos extensores de la cabeza)
NOTA: a la puntuación se le suma 204 y se divide entre 7.
Después de realizar el Test de Capurro, los resultados pueden situar al neonato en alguno de los siguientes cinco parámetros básicos:
Prematuro moderado: entre 32 y 34 semanas
Prematuro leve: entre 35 y 36 semanas
Prematuro extremo: menos de 32 semanas
A término: entre 37 y 41 semanas
Tamiz metabólico
El cribado metabólico neonatal, más conocido como “prueba del talón” consiste en un análisis de sangre que se realiza a todos los recién nacidos. El momento idóneo para tomar la muestra es a las 48 horas de vida.
Su objetivo es la detección precoz de enfermedades hereditarias del metabolismo. Son enfermedades poco frecuentes que pueden estar presentes en el recién nacido. Si bien pueden no producir síntomas durante los primeros días, semanas o meses de vida, su detección precoz permite las actuaciones médicas necesarias para mejorar su salud y prevenir posibles afectaciones graves, incluída la muerte. Por tanto, si bien la prueba del talón no es obligatoria, es aconsejable realizarla.
1. El hipotiroidismo congénito
2. La fibrosis quística
3. Trastornos del metabolismo de los aminoácidos: fenilcetonuria, enfermedad del jarabe de arce, tirosinemia tipo I, citrulinemia y homocistinuria.
4. Trastornos del metabolismo de los ácidos orgánicos: acidúria glutárica tipo I, acidemia isovalérica, acidemia metilmalónica (CblA, CblB), acidemia metilmalónica (CblC, CblD), acidemia metilmalónica (Mut), deficiencia de 3-hidroxi-3-metilglutaril-CoA liasa, deficiencia de ß-cetotiolasa y acidemia propiónica.
5. Trastornos del metabolismo de los ácidos grasos: deficiencia en la captación celular de la carnitina (CUD), deficiencia de carnitina palmitoiltransferasa 1 (CPT-1), deficiencia de carnitina palmitoiltransferasa 2 (CPT-2), deficiencia de carnitina-acilcarnitina translocasa (CACT), deficiencia de acil-CoA deshidrogrenasa de cadena media (MCAD), deficiencia de acil-CoA deshidrogenasa de cadena muy larga (VLCAD), deficiencia de 3-OH-acil-CoA deshidrogenasa de cadena larga / deficiencia de proteina trifuncional mitocondrial (LCHAD/TFP) y deficiencia múltiple de acil-CoA deshidrogenasas (MADD).
En algunos casos puede solicitarse a sus padres una segunda muestra. Esto no significa que el recién nacido tenga necesariamente la enfermedad, sino que es necesario realizar otros análisis más precisos para llegar a un diagnóstico definitivo.
Examen físico del recién nacido
El médico realiza una exploración física completa del recién nacido dentro de las primeras 24 horas de vida. La exploración empieza con una serie de mediciones, que incluyen el peso, la talla y el perímetro cefálico. El peso medio al nacer es de 3,2 kilogramos y la talla media es de 51 centímetros, aunque hay un amplio intervalo considerado normal. El médico examina la piel del bebé, la cabeza y el cuello, el corazón y los pulmones, el abdomen y los genitales, y evalúa el sistema nervioso y los reflejos del recién nacido.
Piel. El médico también examina la piel y valora su color. La piel suele ser rojiza, aunque los dedos de las manos y de los pies suelen presentar un matiz azulado debido a la escasa circulación de sangre durante las primeras horas. A veces aparecen pequeñas manchas de color rojizo-púrpura (llamadas petequias) en partes del cuerpo que fueron presionadas con fuerza durante el parto. Sin embargo, la presencia de petequias en todo el cuerpo puede ser signo de un trastorno y requiere valoración médica. A menudo aparecen sequedad y descamación de la piel en cuestión de días, especialmente en los pliegues de la muñeca y el tobillo.
Muchos recién nacidos desarrollan una erupción alrededor de 24 horas después del nacimiento. Esta erupción, llamada eritema tóxico, consiste en manchas rojas planas y por lo general una especie de grano en el centro. Es inofensiva y desaparece al cabo de 7 a 14 días.
Cabeza y cuelo. El médico examina la cabeza, la cara y el cuello del recién nacido con el fin de detectar posibles anomalías. Algunas de las anomalías ocurren durante el parto. Otras anomalías pueden tener su origen en una malformación congénita.
Un parto en presentación cefálica deja la cabeza del bebé levemente deformada durante algunos días. Los huesos que forman el cráneo se superponen y esto permite que la cabeza se comprima para facilitar el parto. Es frecuente algo de inflamación y contusión del cuero cabelludo. A veces la hemorragia de uno de los huesos del cráneo y de su capa más externa produce una pequeña protuberancia en la cabeza que desaparece al cabo de pocos meses (denominada cefalohematoma). Cuando el bebé nace de nalgas (presentación de nalgas ) o los genitales o los pies salen primero, la cabeza no suele deformarse; sin embargo, puede haber en este caso inflamación y contusiones en las nalgas, los genitales o los pies. Habitualmente, se evita ahora el alumbramiento con presentación de nalgas. Cuando el bebé está de nalgas, los médicos suelen recomendar una cesárea, que reduce el peligro para el bebé.
La presión durante el parto vaginal puede causar hematomas en la cara del recién nacido. Además, la compresión sufrida en el canal del parto hace que inicialmente la cara parezca asimétrica. Esta asimetría a veces se produce cuando uno de los nervios que inerva los músculos de la cara se lesiona durante el parto. En las siguientes semanas el recién nacido suele recuperarse de forma gradual.
El parto también puede causar hemorragias subconjuntivales en los ojos del recién nacido (vasos sanguíneos de la superficie ocular rotos). Estas hemorragias son frecuentes y no necesitan tratamiento, desapareciendo por lo general en menos de 2 semanas.
El médico examina las orejas y evalúa si están bien formadas y situadas donde corresponde. Por ejemplo, unas orejas de implantación baja o mal formadas pueden indicar que el recién nacido sufre un trastorno genético y/o pérdida de audición.
También se examina la boca para detectar posibles problemas. En raras ocasiones, los recién nacidos nacen con dientes, que pueden necesitar ser eliminados, o un labio leporino o un paladar hendido. Los médicos comprueban si el recién nacido tiene un épulis (un tumor no canceroso en las encías), ya que estos crecimientos pueden causar problemas de alimentación y pueden obstruir las vías respiratorias. Se explora el cuello en búsqueda de inflamación, bultos, retorcimientos o espasmos.
Corazón y pulmones. El médico ausculta con un estetoscopio el corazón y los pulmones para detectar posibles anomalías. Los médicos son capaces de escuchar sonidos anómalos, como un soplo cardíaco o una congestión pulmonar. El médico evalúa el color de la piel del recién nacido. Una tonalidad azul de la cara y el torso puede ser un signo de cardiopatía congénita o enfermedad pulmonar. Se controlan la frecuencia y la intensidad del pulso. Los médicos observan la respiración del recién nacido y cuentan el número de respiraciones por minuto. Los ruidos y/o aleteos de las fosas nasales al respirar o el hecho de respirar demasiado rápido o demasiado lento pueden ser signos de problemas.
Abdomen y genitales. El médico examina la conformación general del abdomen, analizando además el tamaño, la forma y la posición de los órganos internos como los riñones, el hígado y el bazo. Un aumento en el tamaño de los riñones puede indicar un bloqueo del flujo urinario.
El médico examina los genitales del bebé para comprobar que la uretra está abierta y que su emplazamiento es correcto. El médico también comprueba que los genitales son claramente masculinos o femeninos. En el varón, los testículos deben estar situados en el escroto. En la niña, los labios son prominentes debido a la exposición a las hormonas de la madre y se mantienen inflamados durante las primeras semanas. Las secreciones vaginales del bebé que contienen sangre y moco son normales. El médico examina el ano para asegurarse de que el orificio está situado correctamente y no está cerrado.
Sistema nervioso. El médico examina el nivel de alerta, el tono muscular y la capacidad de mover los brazos y las piernas por igual del recién nacido. Un movimiento desigual podría ser un signo de una anomalía nerviosa (como una parálisis del nervio).
Los médicos comprueban los reflejos del recién nacido mediante diversas maniobras. Los reflejos más importantes del recién nacido son el reflejo de Moro y los reflejos de búsqueda y succión.
Músculos y huesos. El médico examina la flexibilidad y movilidad de brazos, piernas y caderas y comprueba que el recién nacido no se haya roto ningún hueso durante el parto (en especial la clavícula), que no tenga ninguna extremidad no formada o ausente o luxación de cadera.
Se examina la columna vertebral para detectar malformaciones o deformidades (tales como la espina bífida ).
Exámen neurológico
El examen neurológico (EN) es una herramienta que nos permite aproximarnos a la evaluación funcional del sistema nervioso y tiene un enorme valor para establecer la naturaleza y localización de déficits funcionales del sistema nervioso central (SNC) y periférico (SNP).
En el abordaje de la disfunción y de la patología neurológica neonatal, el examen neurológico neonatal es una herramienta crucial, que además de establecer la alteración funcional del sistema nervioso y la gravedad de ésta, ayuda en la orientación diagnóstica, y sustenta el uso de recursos de neuroimagen, de laboratorio, y de los programas de seguimiento. Además, aporta importante información para establecer el pronóstico y establece la necesidad o no de iniciar tratamiento.
A través del examen neurológico (EN), podemos aproximarnos a las causas de la disfunción neurológica y aportar información predictiva. Es importante señalar que el sistema nervioso del neonato está en un estado dinámico de rápido desarrollo, la evaluación neurológica, además de examinar la integridad funcional, permite estimar la madurez del sistema nervioso.
Además de evaluar la maduración neurológica, otras utilidades del examen neurológico neonatal son:
- Orientar la naturaleza del proceso neurológico subyacente.
- Establecer el diagnóstico inmediato de un problema neurológico.
- Graduar la gravedad/extensión de la agresión o de la patología neurológica.
- Caracterizar el curso temporal de la disfunción neurológica.
- Localizar la ubicación de la lesión neural.
- Predecir la evolución/establecer el pronóstico.
- Facilitar en ocasiones la toma de difíciles decisiones éticas.
- Establecer las pruebas complementarias.
- Detectar los neonatos susceptibles de ser incluidos en programas de seguimiento y de intervención temprana.
- Decidir y establecer intervenciones terapéuticas así como valorar la respuesta terapéutica.


